Share This Article
La escasez de fármacos ha estancado los tratamientos de pacientes con enfermedades catastróficas. Padres, hijos, hermanos de estos pacientes han padecido con ellos los efectos de esta gran deficiencia y han tenido que cargar con gran parte de los costos con tal de no dejar a la deriva a sus seres queridos. Hasta fin de año $132 millones saldrán del bolsillo de los usuarios por falta de medicinas.
Los centros hospitalarios tienen hasta este 21 de julio para presentar un informe con pruebas documentales de que están entregando medicinas a los pacientes con enfermedades catastróficas, raras y huérfanas, según una sentencia de abril de 2022.
Todos los días a las 7 de la noche, Darly Pozo, conecta su frágil cuerpo a una máquina de diálisis. Si durante la noche necesita ir al baño, se levanta y se desplaza solo hasta donde una manguera de metro y medio le permite. La niña duerme así, conectada a esa máquina hasta las 7 de la mañana del día siguiente.
Siempre será una molestia este proceso, sabe que es parte esencial del tratamiento que debe seguir para sobrevivir, aunque es incierto durante cuánto tiempo más.
Darly nació con insuficiencia renal crónica y se encuentra en fase terminal.

Darly Pozo, paciente con insuficiencia renal crónica
Desconectada del equipo, Darly trata de tomar actividades propias de los niños. Va a la escuela, comparte con sus compañeros, pero a la hora de jugar hay varias limitaciones: debe evitar caídas y golpes en el área donde se ubica el catéter de diálisis, sabe que es imposible hacer rodar una pelota. Además debe usar pañal porque su vejiga no funciona normalmente.
En los últimos años Darly ha tratado de sobrellevar su padecimiento sin que sus compañeros de aula lo sepan. Solo sus maestros conocen su estado y le ayudan con su aprendizaje que por cierto tiene retrasos debido a la condición de la niña. Hoy tiene 11 años, pero parece una niña más pequeña. La enfermedad ha limitado su crecimiento.
Su madre, Evelyn Espinoza, dice que Darly requiere un trasplante de riñón, necesita una cirugía llamada ureterostomía que consiste en desviar la evacuación de la orina mediante un orificio en el vientre, pero los médicos aún evalúan qué procedimiento usar y si ese este sería compatible con el trasplante de riñón.
A Darly le atienden en el Hospital del Niño Francisco De Icaza Bustamante y la experiencia en los últimos tres años ha ido para peor. Evelyn, la madre, dice que luego de muchos esfuerzos hoy recibe los insumos para diálisis, pero no eso no sirve si no hay medicinas. Al no contar con los dos elementos los pacientes se descompensan.
Evelyn cuestiona que en el hospital no existe ni lo más básico: paracetamol y vitaminas que debe tomar Darly como calcitriol, hierro, complejo B; peor aún otras medicinas más específicas como Sevelamer que sirve para bajar los niveles de fósforo en pacientes renales. Son pastillas muy costosas y me toca comprarlas porque no hay en el hospital ni tampoco hay convenio para obtenerlas por fuera.
Evelyn calcula un gasto mensual en medicinas de unos $300. El frasco de 100 pastillas de Sevelamer cuesta $80, cuando está en oferta, de lo contrario puede subir a $120. Mi hija toma 6 pastillas diarias. Por lo tanto, me toca comprar hasta 2 frascos al mes, aparte de otras medicinas.
Evelyn, quien es también representante de padres de niños y adolescentes con insuficiencia renal crónica terminal, asegura que la falta de medicinas se agudiza en pacientes que están hospitalizados, pues tienen que comprar antibióticos e incluso insumos como gasas, jeringuillas, agua destilada, catéteres, etc. Son personas de bajos recursos y si no tienen en ese momento ¿qué hacen? Parecemos farmacias ambulantes.

Pie: Evelyn Espinosa cuestiona la rotación de autoridades en el Icaza Bustamante. Dice que los cambian para lavarse las manos sobre las falencias del hospital.
Como Evelyn hay pacientes y otros padres de familia que han perdido la esperanza de acceder a una atención de salud digna. Ganamos una acción de protección para los pacientes con enfermedades catastróficas, pero hasta ahora no hay resultados. Pienso que fue una burla. No se ha hecho valer la palabra de la jueza porque seguimos igual.
Evelyn se refiere a la sentencia emitida el pasado 14 de abril del 2022 por la jueza de la Unidad Civil de Guayaquil, Lissette Reyes Cantos, en la que al haber comprobado que no existe stock suficiente de los medicamentos reclamados por los pacientes con enfermedades catastróficas, raras o huérfanas declaró la vulneración de los derechos a la salud, al buen vivir, a una vida digna y al derecho de los grupos de atención prioritaria.
La jueza Reyes dio un plazo de 15 días a los hospitales del sistema de salud pública para que adquieran 65 fármacos:
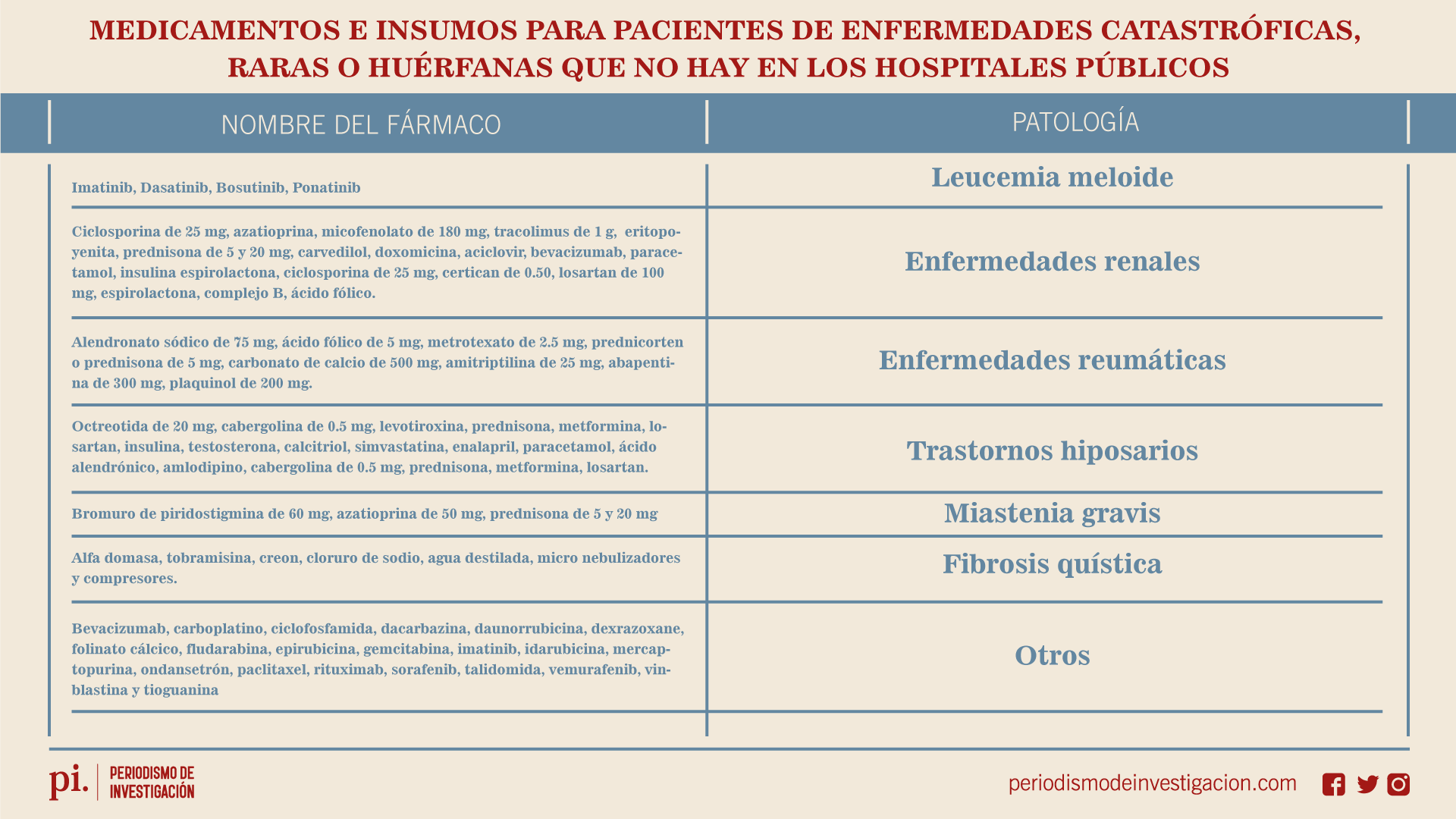
Fuente: Portal Función Judicial
La sentencia estableció también que para evitar que estos medicamentos se agoten deberán implementarse acciones para abastecerse de forma oportuna y suficiente, a fin de que no vuelva a repetirse el desabastecimiento.
Pero la escasez de medicinas en los hospitales públicos sigue afectando a los pacientes. Los niños con cáncer figuran entre los más vulnerables. Imagínense el drama que viven los infantes que provienen de familias con predisposición genética a esta enfermedad, como es el caso de Elenita, que tiene leucemia linfoblástica B común. Esta niña ya perdió a su hermana víctima de otra variedad de leucemia y tiene otro hermano con el mismo padecimiento.
La propensión al cáncer proviene de la familia materna de Elenita. Su madre, Beatriz Flores, relata que su abuela murió de cáncer de útero y a su mamá la han operado tres veces de un tumor cancerígeno en el estómago.
Los 3 hijos de Beatriz se han atendido en el hospital Francisco Icaza Bustamante. En el caso de Elenita desde 2018, cuando ingresó a este centro de salud, ha tenido que comprar absolutamente todas las medicinas e insumos. No quería que mi hija se atrase en su tratamiento porque un medicamento atrasado es como acelerar su muerte.
Elenita tiene 6 años, a su corta edad, con las molestias propias de la quimioterapia, debió someterse a una intervención para extraerle un catéter debido a complicaciones en su implantación. Permaneció 10 horas en quirófano y logró salir. A ello se suman las crisis asmáticas que sufre sobre todo en las noches o cuando camina mucho. Se trata de un tipo de asma no especificado que, según han explicado los médicos puede ser un efecto secundario de la quimioterapia.
Elenita se encuentra en fase de mantenimiento, es decir concluyó un período de quimioterapia, pero debe tomar medicinas para afrontar las secuelas del tratamiento. Algunos de los fármacos que utilizan son: Magaldrato (protector gástrico), Sabutamol spray (para el asma) y Alegra (para sus alergias en la piel).
Ya sea porque no le entregan estos medicamentos o porque le dan genéricos, Beatriz se ha visto obligada a comprarlos porque no quiere arriesgar la recuperación de Elenita porque asegura que nunca le ha hecho bien los genéricos.
A pesar de los anuncios oficiales de que la provisión de medicinas mejorará para los pacientes de la red pública de salud, Beatriz se muestra escéptica porque asegura que en el Hospital Icaza Bustamante ya le advirtieron que esta situación no cambiará.
La situación de quienes ya perdieron la batalla
El cáncer es la segunda causa de muerte en el mundo. En Ecuador, la situación es similar. En 2020 se diagnosticaron 29.273 casos nuevos y de ellos, 1.199 corresponden a cáncer infantil, de acuerdo con el Observatorio Global del Cáncer (OMS). En el caso de niños y adolescentes menores de 15 años, la leucemia linfoblástica aguda (LLA) es el cáncer más frecuente. Representa entre el 75 y 80% de todas las leucemias. Esta patología afecta a la médula ósea y a la sangre. Sin embargo, si se manejan protocolos terapéuticos apropiados, el 85 o 90% de casos se curan.
Rafael Palacios, presidente de la Asociación de padres de niños y adolescentes con Cáncer (APNACC) concuerda con que en otros países hay altas tasas de sobrevida por la atención temprana pero lamenta que nuestro país esté lejos de esos estándares. Para empezar, no existen estadísticas oficiales actualizadas e integrales sobre los pacientes con cáncer. No se cuenta con un estudio genómico que es como un censo completo de las enfermedades crónicas, catastróficas o raras, lo que permitiría contar con un mapeo de la realidad de estos pacientes en el Ecuador.
Del seguimiento hecho por ASPNAC, Palacios refiere que solo en Guayaquil, hasta el 2021 había 2.000 pacientes de cáncer atendiéndose en el Hospital Abel Gilbert. En el Hospital Icaza Bustamante alrededor de 240; en la unidad Oncopediátrica de Solca unos 250. Asegura que la tasa de mortalidad de esta enfermedad es alta y que solo dentro de su organización, que agrupa a más de 550 padres, ya suman más de 60 niños que han fallecido.
Otra debilidad del sistema de salud hacia los pacientes con cáncer es la falta de presupuesto que se evidencia en hechos como la constante falta de pago del Estado a Solca por las derivaciones de pacientes a ese centro hospitalario. Nos ven como un rubro que infla el presupuesto del estado, lamenta Palacios.
En el sector público, solo hay 2 hospitales para atender a los niños con cáncer: Baca Ortiz e Icaza Bustamante. Pero Palacios precisa que no cuentan con un servicio integral, dice que hay apenas 17 médicos oncopediátricos en todo el país.
Nunca se podrá conocer en cuánto disminuyó la esperanza de vida de los pacientes que no han recibido sus medicinas a tiempo y cuántos murieron por no haber tenido acceso a los fármacos debido al desabastecimiento. Y es que no le conviene al Estado mantener y transparentar un registro de los efectos en las tasas de mortalidad de esta grave crisis de falta de fármacos.
Hospitales siguen incumpliendo acción de protección
Pese a haber transcurrido casi 90 días desde que se dictó la acción de protección que ordenó a los hospitales del sistema de salud pública a abastecerse de medicinas para los pacientes catastróficos, un análisis realizado por la Defensoría del Pueblo del Guayas revela que las farmacias y bodegas de las principales casas de salud todavía no cuentan con al menos 26 medicamentos para 7 tipos de enfermedades que padecen los usuarios.
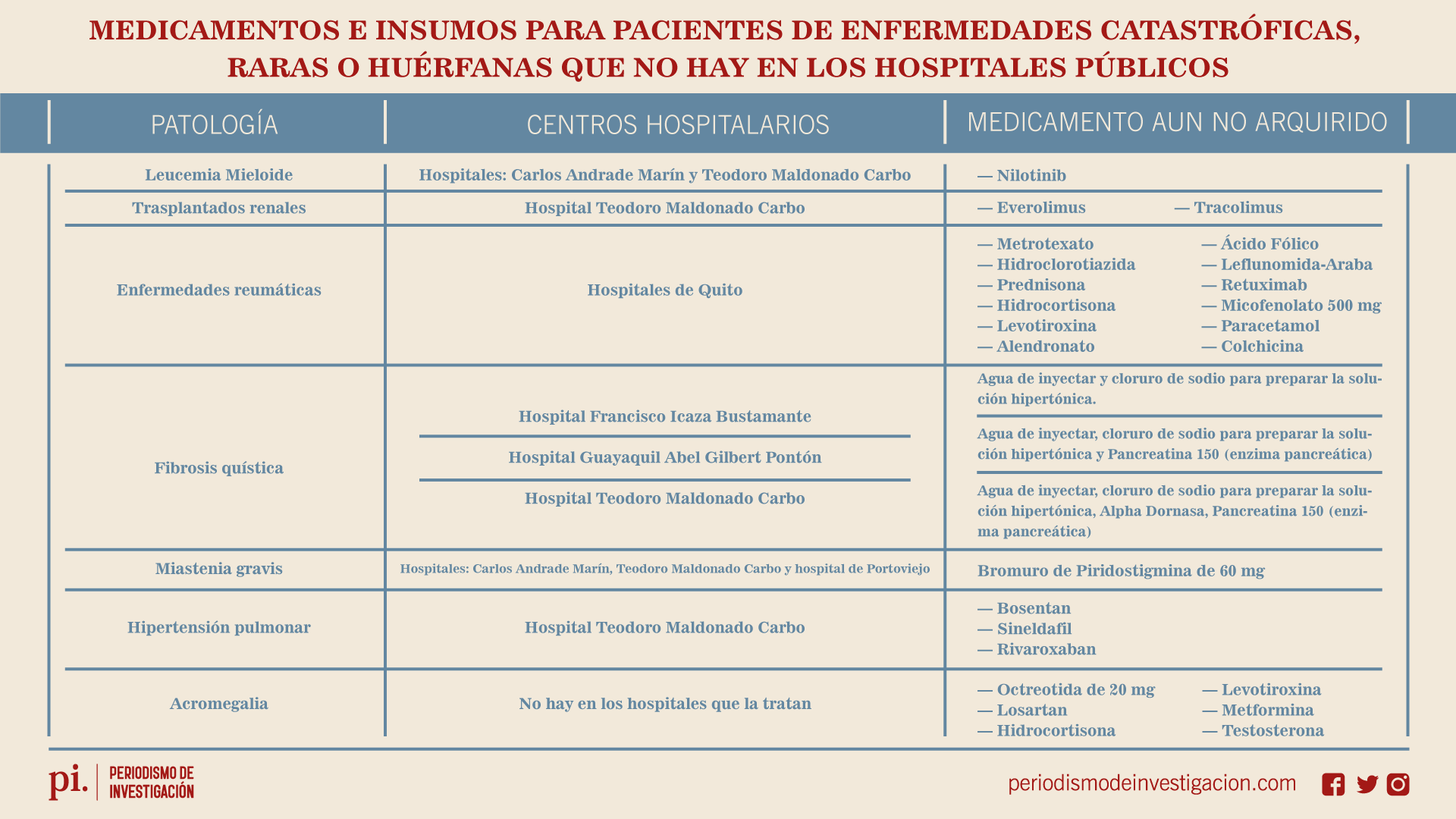
Fuente: Defensoría del Pueblo
La Defensoría del Pueblo ha hecho un seguimiento de este tema y luego de varios pedidos a la jueza Lissette Reyes para que haga cumplir su sentencia sobre la acción de protección (Nº 09332-2021-161009), este 13 de julio el delegado de la defensoría del Guayas, Francisco del Pozo Villamil planteó 4 exigencias a Reyes: que ordene a los hospitales demandados que en 24 horas le presenten un informe con pruebas de haber adquirido todos los medicamentos referidos en la sentencia y que sean suficientes para el período de tratamiento; una actualización de todos los medicamentos, insumos y reactivos que se encuentran en las bodegas y farmacias de cada unidad hospitalaria; la realización de inspecciones en los hospitales para que constate la falta de provisión de muchos fármacos.
Si persiste el incumplimiento le solicitó iniciar las acciones administrativas y judiciales que prevé la ley de Garantías jurisdiccionales, es decir que la jueza determine si la responsabilidad es estatal y esta violación de derechos implica un delito, deberá remitir el expediente a la Fiscalía; así como a la máxima autoridad de la entidad responsable para que inicie las acciones administrativas.
El Defensor del Pueblo del Guayas incluso pidió a la jueza que disponga la intervención de la Policía Nacional para que se ejecute la sentencia, que evalúe el impacto de las medidas de reparación en las víctimas y sus familiares y de ser necesario modifique dichas medidas de reparación (potestades previstas en el artículo 21 de la Ley de garantías jurisdiccionales y control constitucional).
Pese a estos pedidos de la Defensoría, el 14 de julio pasado la jueza resolvió dar un nuevo plazo de cinco días hábiles a las instituciones de salud para que le presenten un informe completo junto con pruebas documentales que sustenten el cumplimiento de la sentencia de abril de 2022.
Las acciones del gobierno y la realidad paralela de la ex ministra
Al sinnúmero de denuncias de pacientes que no han podido acceder a medicinas se unieron las voces de los médicos reclamando también la falta de material para operar y los problemas con el mantenimiento preventivo de equipos; el Colegio Médico de Pichincha pidió que se declare en emergencia el sistema de salud.
A día seguido de estas declaraciones, el 27 de mayo pasado la respuesta de la entonces ministra de Salud, Ximena Garzón, fue desestimar la necesidad de la declaratoria de emergencia, insistiendo que en Quito hay un 70% de abastecimiento de medicamentos y que en otras jurisdicciones se están tomando medidas para abastecer a la red de salud. Pero el mes siguiente firmó la declaratoria de emergencia sustentándose en un informe que no solo contradice sus declaraciones de mayo, sino que incluye un mea culpa sobre la problemática de las medicinas.

Ximena Garzón, ex ministra de Salud
El desabastecimiento no es una percepción, sino un hecho, por lo que la presente situación de emergencia es objetiva, consta en el ´Informe Situacional sobre la realidad actual del desabastecimiento de medicamentos e insumos necesarios para operar en los establecimientos de salud del Ministerio de Salud Pública (MSP)´.
Este informe (No. MSP-DNMDM-GIMEG-IT0071-2022) fue uno de los principales sustentos de la declaratoria de emergencia del 22 de junio.
Si bien la emergencia en el sector rige desde el 17 de junio cuando el presidente Guillermo Lasso emitió el Decreto Ejecutivo 454, la cartera de Salud publicó 4 días después la Resolución Nro. MSP-MSP-2022-0012-R debido a que cada institución de la Red Pública Integral de Salud (IESS, ISSFA e ISSPOL) está obligada a declarar su emergencia.
En el mencionado informe situacional que sustenta la emergencia se identifican las causas del desabastecimiento. Si bien no lo menciona entre los primeros factores, el MSP señala que la salida progresiva de medicamentos del catálogo electrónico ha generado procesos de compra pública poco eficientes. Otro elemento que afectó a los niveles de inventarios, son los procesos de adquisición declarados desiertos, pues entre 2019 y 2021 en el 70% de los casos no se presentaron ofertas al procedimiento de contratación de medicinas. Un ejemplo de la baja participación de oferentes: en el proceso de compra por emergencia declarada en septiembre de 2021 se adjudicaron solo 42 procesos (el 30%) de 123 ítems, y en el Régimen Especial se adquirieron 149 fármacos de una necesidad de 299, es decir se entregó únicamente el 73% del contrato.
Cuando se declara desierto un proceso, el retraso en la firma del contrato puede ser de dos meses o más.
El Informe situacional del MSP concluye que los medicamentos del catálogo electrónico corresponden a una cantidad ínfima respecto a los que integran el Cuadro Nacional de Medicamentos Básicos (CNMB), por lo que este mecanismo de adquisición se vuelve insuficiente para superar la problemática
Y como ha sido evidente la baja participación de oferentes sobre todo en los últimos dos años, en este informe se identifican las limitaciones de los procedimientos de régimen común de compras públicas sobre todo por los tiempos requeridos para su realización que podrían generar un desabastecimiento inmanejable. Otro factor que ha incidido en el desabastecimiento, a criterio del Ministerio, ha sido el efecto del Plan FENIX (monitoreo de la pandemia) aplicado durante 18 meses, pues generó un represamiento de la atención de otras patologías no Covid y hasta su complicación en algunos casos. De marzo a mayo de 2020 el total de atenciones se redujo en 60% aproximadamente para ubicarse en 1.144.384 pacientes por mes. A partir de julio de 2021 se incrementaron las atenciones clínicas y quirúrgicas a 1.198.943 pacientes por mes con lo cual también aumentó la demanda de medicamentos e insumos médicos para otras enfermedades. Y hasta mayo de 2022 se alcanza una cifra de 1.202.504 pacientes por mes.
El documento señala que al 31 de mayo de este año el nivel de abastecimiento de medicamentos es de 69% y de dispositivos médicos, del 71%, afectando las atenciones a los pacientes porque el indicador de Disponibilidad de Medicamentos Esenciales para 2022 debería ser del 90% para evitar un riesgo de ruptura del stock. De hecho, según el Informe, algunos establecimientos de salud se encuentran en ruptura y riesgo de ruptura de stock, sobre todo desde el último semestre de 2020 hasta el primer semestre del 2022.
Entre las conclusiones del Informe se admite que el desabastecimiento de medicamentos e insumos médicos que se acrecentó desde 2021 no pudo ser previsto, pues en el documento se afirma que el Ministerio de Salud tomó las precauciones para afrontar la situación de pandemia en 2020. Pero no se dice nada sobre su planificación para afrontar las demandas de salud, luego del previsible descenso de contagios por Covid19.
También la poca participación de proveedores en las compras públicas de medicamentos y las declaratorias de desiertos a los concursos estaba sucediendo desde 2021 y tampoco se tomaron las previsiones necesarias para 2022.
El Ministerio de Salud ha ofrecido contar con todos los fármacos del cuadro nacional básico y ha explicado que las gestiones que realice para las adquisiciones bajo la emergencia se articularán más adelante con el plan de externalización de farmacias denominado ´Medicina Cerca´.
Sin embargo, los tiempos en los que ofrece cumplir con estos objetivos no son claros. En un comunicado del 20 de junio pasado, se publicó que con la emergencia en el sector salud se logrará el 100% de abastecimiento para seis meses.
Mientras que en otro comunicado del 25 de junio en el que se informa sobre el trabajo de las mesas técnicas para analizar el nivel de abastecimiento en las coordinaciones zonales de salud, se dice que durante los 60 días de emergencia se prevé gestionar la compra de medicamentos para tres meses.
El MSP ha dicho que dispone de $80 millones para comprar más de 600 tipos de medicinas en el período de emergencia. Mientras tanto ¿quién va resarcir los costos que han debido asumir los usuarios del sistema de salud en los últimos años por el desabastecimiento?
$132 millones saldrán del bolsillo de los usuarios por falta de medicinas en 2022
Las consecuencias de las limitaciones presupuestarias para adquirir medicinas, insumos y equipos, de la falta de planificación y de la corrupción en los procesos de compras públicas han golpeado las economías de los pacientes y sus familiares que han tenido que sacar de sus bolsillos para pagar desde los medicamentos más básicos.
En el Informe Situacional del MSP se admite que una de las implicaciones del desabastecimiento es que el costo se traslada directamente al usuario final o paciente y es lo que se denomina el gasto de bolsillo en salud (GBS).
Debido a que las compras de medicamentos e insumos que realizan los ciudadanos se dan al por menor y no se benefician de factores de ahorro a los que tiene acceso el Ministerio de Salud por comprar a nivel corporativo, el impacto financiero para los pacientes es grande.
El MSP proyecta que con los niveles de abastecimiento actual de 69% y 71% en medicamentos y dispositivos médicos respectivamente, el gasto de bolsillo de los ciudadanos podría ascender a $132,12 millones hasta finalizar 2022.
En 2021 las estimaciones del impacto económico para la ciudadanía fueron mayores. El Informe Técnico Justificativo para el abastecimiento de Medicamentos y Dispositivos Médicos aprobado por el Ministerio de Salud, al 12 de agosto de 2021, estableció que el abastecimiento era tan sólo del 52% para medicinas y del 65% para dispositivos médicos. Estos indicadores de stock de medicinas e insumos de 2021 se calificaron como críticos y para la ciudadanía se tradujeron en un gasto de $257 millones, niveles superiores a los registrados hasta el momento en este año. De hecho, el 12 de agosto de 2021 se declaró la emergencia del Ministerio de Salud por 60 días.
El desabastecimiento también genera un aumento en los costos de compra de los medicamentos y dispositivos médicos en déficit. De acuerdo con el Informe situacional de 2022, si no hay volumen suficiente de productos a adquirir para alcanzar descuentos, las compras directas o las de ínfima cuantía incrementan los precios. En base a la experiencia de diferentes unidades de salud durante la pandemia, estos incrementos pueden oscilar entre 30 a 800% más.
A esto se suma un costo estimado de $ 19,1 millones que los hogares y la economía dejarían de percibir por la pérdida de productividad en los establecimientos del Ministerio de Salud para atender enfermedades crónicas no transmisibles.
Comisión Anticorrupción vigilará los procesos de contratación de la emergencia
Si bien a los pacientes les urge acceder a medicinas en los centros hospitales del sistema de salud, eso no puede significar una nueva oportunidad para que se comentan atracos en contra del fisco.
Una de las primeras entidades en anunciar que estará vigilante de los procedimientos de contratación que realice el Sercop en el marco de la emergencia es la Comisión Nacional Anticorrupción (CNA), pues considera que la declaratoria de emergencia en salud «no puede convertirse en patente de corso» para que se seleccione con discrecionalidad a proveedores de insumos y medicinas para entregar sus productos al IESS o al Ministerio de Salud con sobreprecios.
Esta organización ha advertido que «en tales procesos no deben intervenir quienes, mediante subastas inversas amañadas, suscripción de convenios de pago, entre otras cosas, han asaltado los dineros de los ecuatorianos».
Ricardo Ramírez, coordinador de Comisión Anticorrupción del Guayas considera que el desabastecimiento de medicinas e insumos es parte de un esquema premeditado y advierte un atraco en el sistema de externalización de la provisión de medicinas.
Hay una deliberada estrategia de boicotear al sistema de salud para alimentar la idea de que hay que darle al sector privado cada vez más áreas del sector público, asegura Ramírez, pues son millones de recetas las que se despachan anualmente y que ya no se comprarán a los laboratorios productores o a los importadores de medicinas, sino a intermediarios que son las cadenas de farmacias. Eso implica gastar más y comprar menos.
¿Por qué no se logra destrabar este conflicto?
Son varios los nudos críticos que están impidiendo la provisión de medicinas e insumos para los pacientes en general, de acuerdo con las conclusiones de las mesas de trabajo realizadas bajo la coordinación de la Defensoría del Pueblo, en las que han participado los directores y gerentes de los principales hospitales de la red pública de salud, así como representantes del SERCOP, de la Superintendencia de Control de Poder de Mercado y hasta la Fiscalía.
La Defensoría está realizando una evaluación integral de la red de salud pública. Y luego de varias reuniones en las que han participado delegados de los hospitales: Andrade Marín, Baca Ortiz, Eugenio Espejo, Militar, de la Policía Nacional, de Quito; así como también del Teodoro Carbo, Ceibos, Francisco Ycaza Bustamante, del Guasmo, Universitario, de la Armada, además del hospital de Portoviejo, se han identificado los siguientes problemas:
- En contratación pública .- algunas empresas oferentes no se presentan a los concursos a pesar de tener los precios requeridos, lo que incide para elevar lo valores o para que los procesos se caigan. En muchos casos son las únicas empresas que distribuyen determinados productos por lo que tienen el poder sobre determinados medicamentos. Entonces podrían existir problemas en el ámbito de competencia.
- Las dificultades en los procesos de contratación pública se deben a que varios aspectos del sistema están caducos, por lo que se requieren reformas legales.
- Las asignaciones presupuestarias desde el Ministerio de Economía para la adquisición de medicamentos y dispositivos médicos han ido decreciendo cada año en relación a las necesidades de las instituciones de salud. (Esto se corrobora en un Informe Técnico del MSP, de agosto de 2021 en el que menciona una reducción presupuestaria a 2021, de $117 millones en comparación con lo asignado para medicamentos en 2018, lo que significó un decremento del 77%)
- Los gerentes de los principales hospitales sostienen que la Contraloría hace auditorías sin suficiente criterio técnico para analizar los contextos de crisis que ocasionaron la compra de determinados medicamentos. Muchos funcionarios responsables de estas adquisiciones temen que si no aplican todos los largos procesos del sistema de compras públicas pueden enfrentar glosas hasta después de siete años de haber concluido sus gestiones
- El catálogo electrónico no incluye los medicamentos para las enfermedades catastróficas y el plan de externalización tampoco incorpora los fármacos para estas patologías
Frente a este panorama la Defensoría del Pueblo presentará varias recomendaciones a todas las autoridades involucradas en estos temas:
- La Superintendencia de Control de poder de Mercado debería vigilar y/o regular la participación de las comercializadoras de fármacos e insumos en los procesos de adquisición que hace la red de salud integral
- Debe ampliarse el catálogo electrónico para que las unidades de salud adquieran lo que necesiten.
- Establecer procedimientos directos de compra de medicinas e insumos cuando existan sentencias judiciales de por medio
- Capacitaciones generales en línea y semipresencial a personal de los hospitales, pues debido a la pandemia la última acreditación para los responsables de compras públicas se hizo de manera electrónica.





